- Dettagli
- Scritto da Administrator
 di Tania Careddu
di Tania Careddu
Bisogni in aumento versus risorse pubbliche disponibili. E’ questa, in slogan, la situazione in cui si trovano, in Italia, i due milioni e mezzo di anziani non autosufficienti. I quali, per un qualche tipo di limitazione funzionale, gravano sulle famiglie. Sono esse che sopperiscono alle carenze strutturali dei servizi pubblici formali di assistenza, tramite contributi sia in termini di cure prestate sia in quelli economici, ricorrendo al pagamento di servizi privati.
Perché risale al 1988 l’estensione dell’indennità di accompagnamento agli ultrasessantacinquenni e, dopo un vuoto normativo di circa trent’anni e pesantissimi tagli nel biennio 2011-2012, solo nel 2015, il Fondo nazionale per le autosufficienze ha avuto una dotazione di quattrocento milioni di euro.
Eppure, la copertura dei servizi risente ancora di una forte frammentazione territoriale: fra regioni più virtuose e altre più avare, il dato ricorrente, leggibile fra le righe del Rapporto "L’assistenza agli anziani non autosufficienti in Italia", curato dal Network Non Autosufficienza, è che tutte, anche alla luce della solita vecchia dicotomia tra settentrione e meridione, sono investite da un trend negativo.
A fronte dei bassi livelli di copertura dell’assistenza continuativa formale - vedi l’assistenza domiciliare integrata, più generosa al Sud, i servizi di assistenza domiciliare e i presidi residenziali - lo Stato si trincera dietro la concessione dell’indennità di accompagnamento, che rimane lo strumento prevalente di copertura per gli anziani non autosufficienti, soprattutto al Centro-Sud, aumentata solo, però, per effetto degli adeguamenti inflazionari. Con esiti, quindi, deludenti: il numero dei beneficiari è in contrazione.
Tanto che il settore pubblico destinato all’uopo è necessariamente (inter)dipendente e certamente complementare con quello privato delle cure informali. Un famigliare (preferibilmente) o un assistente (badante) forniscono, facendo ricorso a tutti gli strumenti loro disponibili, il principale supporto: domestico, di accompagnamento, di aiuto nelle pratiche burocratiche e sociali.
Con un conseguente (obbligato) calo dell’utenza che si rivolge ai servizi pubblici e la tendenza al ridimensionamento dell’offerta: nell’accesso ai primi, infatti, le risposte tendono a concentrarsi verso i casi più gravi e, quanto al contenuto degli interventi, persiste la difficoltà dei gestori ad assicurare assistenza secondo standard adeguati al bisogno. Portando così le famiglie degli anziani a trovare risposte anche attraverso un uso distorsivo dei servizi formali. E a sostenere costi diretti (per le spese di cura) e indiretti (aumentando doverosamente il tempo dedicato a loro con la conseguente diminuzione del tempo lavorativo) che pesano sulla qualità della vita dei figli adulti.
Portando così le famiglie degli anziani a trovare risposte anche attraverso un uso distorsivo dei servizi formali. E a sostenere costi diretti (per le spese di cura) e indiretti (aumentando doverosamente il tempo dedicato a loro con la conseguente diminuzione del tempo lavorativo) che pesano sulla qualità della vita dei figli adulti.
Insomma: la condizione di non autosufficienza degli anziani in carico alle famiglie rappresenta un fattore in grado di aumentare il rischio di povertà delle nuove generazioni (figli adulti, appunto). Che, allo stato attuale, possono ancora contare sulle pensioni delle vecchie generazioni accudite. E poi, i posteri potranno contare sulle loro quando dovranno essere assistiti?
- Dettagli
- Scritto da Administrator
 di Tania Careddu
di Tania Careddu
Hanno garantito la riduzione delle importazioni di fonti fossili, del prezzo dell’energia elettrica e delle emissioni di gas serra. Questo però solo fino al 2013. Dopodiché, è arrivato il crollo. Nei due anni successivi, le energie pulite sono diminuite alla velocità della luce. Chi ne porta la responsabilità?
Andiamo con ordine: i governi (Monti e Letta, per la cronaca) che si sono succeduti fino a oggi hanno ridotto le possibilità di investimento nelle fonti rinnovabili fino a quando, nel 2012, sono cominciati i tagli per tutto il settore. Nel 2013 sono stati cancellati gli incentivi in conto energia per il solare fotovoltaico e quelli per la sostituzione dei tetti in amianto.
Negli ultimi venti mesi l’attuale governo, con il decreto ‘Spalma-incentivi’ - intervenuto in maniera retroattiva - si è espresso con nuove tasse per l’autoproduzione da fonti rinnovabili con regole penalizzanti per gli oneri di dispacciamento, giustificate con la non programmabilità delle energie pulite e con uno stop degli investimenti sugli incentivi alle rinnovabili non elettriche (ancora prima che entrasse in vigore il decreto che le regolamenta).
E così, le installazioni fotovoltaiche ed eoliche sono precipitate del 92 per cento. E pensare che il solare ha assicurato il 38 per cento dei consumi elettrici, salvando l’ambiente, creando migliaia di posti lavoro - sarebbero centomila gli occupati nelle diverse filiere - apportando vantaggi alle famiglie e alle imprese.
Tutte insieme, le fonti rinnovabili, riducono: la produzione da termoelettrico, ossia quella degli impianti più dannosi per il clima oltre che dipendenti da esportazioni; le importazioni dall’estero di fonti fossili, tipo gas, petrolio, carbone, usati nelle centrali elettriche; le emissioni di CO2; il costo dell’energia che permette di tagliare fuori l’offerta delle centrali più costose, le quali vendono e producono energia da petrolio, carbone e gas. Ma, riducendo il prezzo dell’energia elettrica, aumentano la concorrenza. E i grandi gruppi non ci stanno. Dettano legge all’Esecutivo. Con le seguenti conseguenze, riportate nel dossier di Legambiente ‘Stop alle rinnovabili in Italia’: nel 2011, la Robin tax viene estesa anche alle società operanti nel settore delle rinnovabili; nel 2012, un nuovo decreto ministeriale di incentivo per le rinnovabili non fotovoltaiche con limiti alle installazioni, aste e registri.
Ma, riducendo il prezzo dell’energia elettrica, aumentano la concorrenza. E i grandi gruppi non ci stanno. Dettano legge all’Esecutivo. Con le seguenti conseguenze, riportate nel dossier di Legambiente ‘Stop alle rinnovabili in Italia’: nel 2011, la Robin tax viene estesa anche alle società operanti nel settore delle rinnovabili; nel 2012, un nuovo decreto ministeriale di incentivo per le rinnovabili non fotovoltaiche con limiti alle installazioni, aste e registri.
Quindi, nel 2013, stop agli incentivi per il solare fotovoltaico attraverso il Conto Energia; nel 2014, l’approvazione del decreto ‘Spalma incentivi’ e oneri per autoconsumo e, qualche mese più tardi, arriva una nuova disciplina sbilanciamenti; nel 2015, ecco una nuova bozza di decreto di incentivo per le rinnovabili non fotovoltaiche.
Sempre nel 2015, qualche giorno fa, in occasione di Cop21, il governo ha affermato che l’Italia ha un piano investimenti di quattro miliardi di dollari. Denaro da investire da qui al 2020. E le nostre aziende? A detta del nostro premier, “da Eni a Enel, sono in prima fila”.
Detentori della leadership in molti settori delle rinnovabili, “hanno cambiato pelle” e sono diventate “protagoniste del rinnovamento”. Verso un futuro più pulito. Sarà così?
- Dettagli
- Scritto da Administrator
 di Tania Careddu
di Tania Careddu
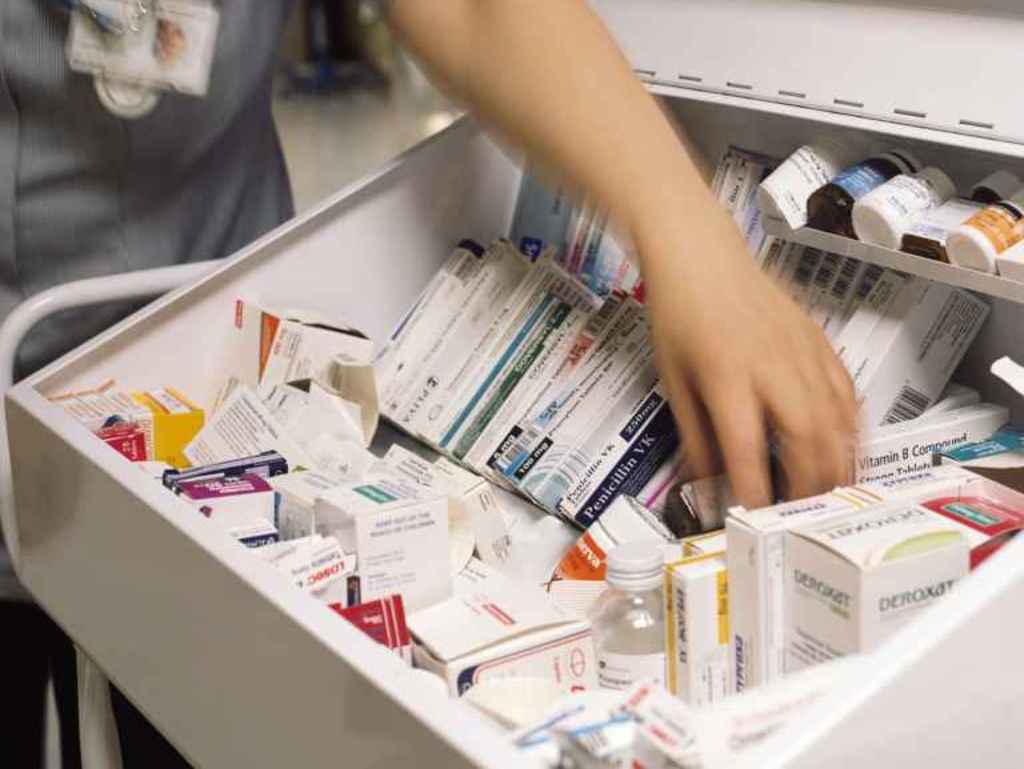
In Italia la spesa sanitaria annua pro capite è di quattrocentoquarantaquattro euro, di cui duecentosei in media destinati all’acquisto dei farmaci. Ma non per tutti. Quella delle persone indigenti, infatti, ammonta a sessantanove euro, destinandole l’1,8 per cento del budget domestico (versus il 3,8 per cento delle persone abbienti), dei quali cinquantadue euro dedicati a comprare medicinali. Ad acquistare i quali, ha rinunciato il 3,9 per cento degli italiani a causa di motivazioni economiche.
Aspetto, quello economico, che sembrerebbe intervenire anche a differenziare il quadro epidemiologico: se fra la popolazione media le patologie più diffuse riguardano la sfera cardiovascolare, fra i poveri le più frequenti sono quelle dell’apparato respiratorio e gastrointestinale. Maggiormente riscontrabili al Sud, dove si registra la più elevata incidenza di malattie croniche, mentre al Nord i farmaci più richiesti sono quelli che curano le vie respiratorie e al Centro quelli cardiovascolari.
Sono quattrocentocinquemila le persone che non possono permettersi l’acquisto di un farmaco. Italiani o stranieri, soprattutto maghrebini e dell’Europa orientale, poco conta, sono i maggiori beneficiari dei farmaci donati dagli enti caritativi che, nel 2015, hanno fatto lievitare la richiesta del 6,4 per cento, passando dalle ottocentodiciottomila confezioni nel 2014 alle ottocentosettantamila, hanno fra i diciotto e i sessantaquattro anni e sono principalmente uomini.
Lombardia, Veneto, Emilia Romagna, Sicilia e Lazio, le regioni più bisognose di farmaci; Valle d’Aosta e Molise, le più generose. Un milione e mezzo circa sono le confezioni donate nei primi sei mesi di quest’anno, provenienti, soprattutto, dalle aziende farmaceutiche e tramite il canale del recupero dei farmaci validi; un progetto che permette ai cittadini di donare, presso le farmacie che vi aderiscono, farmaci non utilizzati in corso di validità. Farmaci rimborsabili e non, integratori, analgesici, antipiretici, antinfiammatori orali e preparati per tosse e raffreddore, per un totale di oltre nove milioni di euro. “La nostra analisi - dichiara Paolo Gradnik, presidente del Banco Farmaceutico, che ha curato la ricerca sulla povertà sanitaria in Italia - evidenzia come, nonostante alcuni segnali di ripresa economica, nel nostro Paese prevalga ancora nelle famiglie la tendenza a spendere meno per le cure mediche e sia ancora consistente il numero di poveri che per le difficoltà rinuncia ad acquistare i farmaci necessari. In questo contesto risulta fondamentale il lavoro del Banco Farmaceutico per permettere a tutti l’accesso ai farmaci".
“La nostra analisi - dichiara Paolo Gradnik, presidente del Banco Farmaceutico, che ha curato la ricerca sulla povertà sanitaria in Italia - evidenzia come, nonostante alcuni segnali di ripresa economica, nel nostro Paese prevalga ancora nelle famiglie la tendenza a spendere meno per le cure mediche e sia ancora consistente il numero di poveri che per le difficoltà rinuncia ad acquistare i farmaci necessari. In questo contesto risulta fondamentale il lavoro del Banco Farmaceutico per permettere a tutti l’accesso ai farmaci".
"Ma il nostro contributo – prosegue Gradnick - non sarebbe possibile senza la grande rete di solidarietà che vede cittadini, farmacisti, volontari ed enti uniti insieme per aiutare gli ultimi della nostra società. Per far crescere il numero donatori è però fondamentale far conoscere a tutti che esiste una povertà farmaceutica. Il dossier, così come la nascita di una nuova applicazione per le donazioni e la condizioni in cui vengono venduti farmaci a prezzi esorbitanti, sono alcuni strumenti per sensibilizzare sempre più italiani su questa tematica”. Per diventare un poco più ricchi.
- Dettagli
- Scritto da Administrator
![]() di Tania Careddu
di Tania Careddu
Conflitti e disastri naturali: eventi che portano con sé morte e devastazione. Oltre mezzo miliardo di bambini vive in aree a elevata incidenza di inondazioni, soprattutto in Asia; di essi, duecentosettanta milioni in paesi con scarso accesso ai servizi igienici adeguati e quasi cento milioni in paesi con scarso accesso all’acqua potabile. Cento sessanta milioni, invece, sono in zone esposte ad altissimi livelli di siccità, soprattutto in Africa.
Ogni anno centosettantacinque milioni di bambini rischiano di essere colpiti da disastri naturali. Cosicché devono far fronte allo sconvolgimento della propria formazione scolastica, subire traumi psicologici o sfruttamento, violenza e abusi, separazioni dai famigliari. Essere feriti o uccisi. Contrarre alcune tra le principali cause di mortalità infantile, come la malnutrizione, la malaria e la diarrea.
Più colpiti dai disastri, i bambini poveri ed emarginati. E quelli meno capaci di riprendersi. Tanto per dirne una, i minori con disabilità sono sicuramente penalizzati nei percorsi di evacuazione e i sussidi e le apparecchiature su cui alcuni di loro fanno affidamento per la loro sopravvivenza possono non essere più disponibili dopo un disastro. Bambini che risultano particolarmente vulnerabili anche nelle situazioni di conflitto armato. Circa duecentotrenta milioni di minori vivono in nazioni e regioni colpite.
Nel 2014, otto milioni di loro nella Repubblica araba di Siria, circa un milione sfollato a causa dell’esplosione di violenza in Iraq, poco meno di due milioni e mezzo nella Repubblica Centrafricana, duecentotrentacinque mila colpiti da malnutrizione acuta grave, soprattutto negli stati del Sud Sudan, nei quali il conflitto ha provocato lo sfollamento di quasi settecentocinquanta mila bambini, li ha esposti a un’esplosione di colera con più di sei mila casi e centosessantasette decessi, ha interrotto la frequenza scolastica di altri quattrocentomila e ha causato il reclutamento di dodicimila da parte di forze e gruppi armati.
Nei Paesi dell’Africa occidentale interessati dalle crisi, l’epidemia di ebola ha avuto effetti su quasi dieci milioni di bambini e giovani sotto i venti anni. Durante le crisi, che sono sempre meno emergenze a tempo limitato, i piccoli sono esposti a rischi sanitari e a ritardi nello sviluppo e perdono opportunità di apprendimento.
![]() Ancora di salvezza in queste situazioni, sempre più frequenti, complesse e gravi, le risorse stanziate per l’istruzione sono, purtroppo, scarse, defraudando i minori delle possibilità di riprendersi nei successivi periodi. In quelli di conflitto, intanto, emerge prepotentemente la fragilità dei sistemi di emergenza, di sicurezza e sanitari.
Ancora di salvezza in queste situazioni, sempre più frequenti, complesse e gravi, le risorse stanziate per l’istruzione sono, purtroppo, scarse, defraudando i minori delle possibilità di riprendersi nei successivi periodi. In quelli di conflitto, intanto, emerge prepotentemente la fragilità dei sistemi di emergenza, di sicurezza e sanitari.
E quando i disastri ambientali non sono causati dalla forza bruta della natura ma dipendono dalla violenza delle azioni illegali dell’uomo, a rimetterci sono sempre loro. E’ il caso dei reati ambientali. Uno su tutti: la Terra dei fuochi, dove la presenza di tumori è sovraincidente sui bambini. Vittime, appunto, della criminalità organizzata: fino a dicembre 2014, sono novecento, le vittime innocenti. Senza contare quante di loro si sono ritrovate private (per sempre e per mano dei criminali) del diritto di giocare con un genitore.
- Dettagli
- Scritto da Administrator
 di Tania Careddu
di Tania Careddu
Lo dicono gli operatori sanitari. Lo confermano fonti internazionali. Lo dichiarano gli interessati: gli immigrati trovano, nella sanità italiana, un contesto, in gran parte, capace di dare risposte assistenziali e umane adeguate alla specificità delle loro esigenze. Sebbene il rapporto con i servizi erogati dal Sistema Sanitario Nazionale italiano, soprattutto all’inizio della loro permanenza nel Belpaese, sia molto poco intenso rispetto agli italiani, la sanità previene, cura e tutela la salute dei nuovi arrivati con efficacia e impegno identici a quelli messi in atto per gli italiani.
Che gli immigrati siano portatori di nuove (o vecchie) patologie, pregiudizio ancora dominante nell’immaginario collettivo, è da sfatarsi alla luce del loro accesso ai luoghi della sanità: ci arrivano solo al momento dell’insorgenza di una patologia in fase acuta.
Perché la demografia e l’epidemiologia informano che gli stranieri residenti nello Stivale stanno mediamente meglio degli italiani, prova ne sia il vigore con il quale resistono ai viaggi nelle ‘carrette del mare’. Poi perché hanno una percezione soggettiva del proprio stato di salute migliore rispetto agli italiani, che dipende anche da un differente approccio alla vita.
Cosicché, senza una ragione specifica, secondo quanto si legge nella ricerca del Censis, “I nuovi pellegrini”, a recarsi dal medico per una visita di controllo generale è il 7 per cento degli stranieri (soprattutto uomini) e i luoghi della prevenzioni sono meno affollati di immigrati che di italiani. Riluttanti ad aderire a programmi di screening, si espongono però, conseguentemente, a una più alta vulnerabilità nel manifestarsi di patologie, vedi malattie infettive degenerative (tipo l’epatite B) facilmente diagnosticabili, invece, con esami di routine. Seguite da malattie all’apparato respiratorio, digerente, ai denti, al sistema nervoso e a quello osteoarticolare.
E però, il rapporto con la sanità si esprime, in primo luogo, nei pronto soccorso: vi accedono una volta l’anno, soprattutto in seguito a incidenti in ambito lavorativo (essendo occupati in settori a più elevato rischio di infortuni). Succede soprattutto gli uomini: tunisini, albanesi, moldavi. E alle donne, marocchine soprattutto.
Donne che, fra le altre immigrate, contribuiscono ad aumentare il tasso di natalità nella Penisola. Eppure, tante di loro, vivono la maternità in condizioni di inadeguatezza, in contesti poco friendly che portano il 47 per cento delle gestanti a fare la prima visita ostetrica dopo il terzo mese di gravidanza e a ricorrere pochissimo all’allattamento al seno.
E sebbene la sanità italiana sia efficiente relativamente agli aspetti clinici, il disagio della maternità è legato a ragioni sociali intrinseche alla loro cultura. Per le donne africane, ad esempio, il parto è un’esperienza collettiva tipicamente femminile, tanto che quello in ospedale ha impatti significativi nella sua percezione, con pericolose associazioni tra parto e malattia).
I consultori famigliari diventano anche occasione di incontro per donne migranti, soprattutto filippine, ucraine, moldave e polacche,: punto di riferimento per trovare quel supporto di conoscenze essenziali per gestire, in autonomia, salute e sessualità. Esempio di quell’umana condivisione di situazioni comuni che, nei luoghi della sanità, trova la sua espressione più spontanea. Genera l’integrazione di fatto tra italiani e immigrati, fondata sulla scoperta dell’altro dentro le vicende della quotidianità, fatta di relazioni minute e non strutturate. Dove la discriminazione non trova forma. Ed evapora nelle sale d’attesa del medico di base che raccoglie non solo le malattie, ma soprattutto i disagi degli stranieri. Alla ricerca di un legame più consistente con il mondo che li circonda, per entrare nelle dinamiche di vicinato. Una sanità locale, dunque, che garantisce alti standard assistenziali e tenta di rispondere alle loro peculiari esigenze che, innegabilmente, influenzano gli aspetti logistici e organizzativi dell’erogazione dei servizi sanitari.
Una sanità locale, dunque, che garantisce alti standard assistenziali e tenta di rispondere alle loro peculiari esigenze che, innegabilmente, influenzano gli aspetti logistici e organizzativi dell’erogazione dei servizi sanitari.
Bisogna fare i conti, infatti, con l’impatto di convinzioni religiose che, spesso, mal si incastrano nel caso di degenza ospedaliera: cibi o abitudini alimentari del tutto diversi da quelli italiani, periodi di digiuno imposti dai credo, orari di visita che non si modulano sulle esigenze religiose. E con gli approcci culturali: donne che devono essere visitate solo da personale femminile, particolari accortezze nell’approccio alla paziente durante il periodo mestruale, pudicizia con cui si affronta la nudità, esercitano frizioni sulle reali necessità di cura.
Ostacolate, principalmente, dalla barriera linguistica. Oltre alla difficoltà a esprimere sintomi e disturbi, il problema è di comprensione semantica: il retaggio culturale porta ad attribuire senso e valenze differenti alla malattia. Ma, nonostante tutto, la sanità italiana contribuisce all’inclusione sociale, civile, culturale e umana degli immigrati. In tutti i linguaggi possibili.
